Qu’est-ce que la gestion de l’utilisation dans les soins de santé ?
La gestion de l’utilisation (UM) est un processus qui évalue l’efficacité, la pertinence et la nécessité médicale des traitements, services, procédures et installations fournis aux patients au cas par cas. Ce processus est dirigé par des acheteurs de services médicaux (par exemple, des assureurs) plutôt que par des médecins, ou au nom de ceux-ci. Les hôpitaux, le personnel médical, les assureurs et les patients sont tous concernés par l’UM.
Les services médicaux évalués (généralement suivis par mille patients par an) par gestion de l’utilisation peuvent inclure les éléments suivants :
- Admissions de patients hospitalisés
- Jours d’hospitalisation
- Admissions dans un établissement de soins infirmiers qualifiés (SNF)
- Jours d’hospitalisation dans un établissement de soins infirmiers qualifiés
- Visites de santé à domicile
- Visites aux urgences
- Visites ambulatoires
D’autres indicateurs (généralement suivis en fonction du nombre de patients par mois ou par an) peuvent inclure les visites chez les médecins de soins primaires, les orientations vers des spécialistes, l’imagerie coûteuse (IRM, PET, etc.) et le coût par visite.
Types de gestion de l’utilisation
L’UG comprend trois principaux types d’examens : prospectif, simultané et rétrospectif. Cette structure est comparable au modèle Donabedian de qualité des soins de santé, développé à la fin du XXe siècle par Avedis Donabedian. Chaque type d’examen peut avoir un impact différent sur le processus.
- Examen prospectif : effectué avant ou au début du traitement, au cas par cas, cet examen est conçu pour éliminer les services inutiles. Le traitement choisi doit être considéré comme contingent, et peut être modifié plus tard.
- Examen simultané : ce type d’examen se produit au cours du traitement et suit la progression et la consommation de ressources d’un patient, ce qui peut entraîner l’arrêt des procédures de soins en cours.
- Examen rétrospectif : mené après le traitement, l’examen évalue la pertinence et l’efficacité du traitement afin de fournir des données pour les futurs patients.
Examinons de plus près chaque type d’examen.
Examen prospectif
Un examen prospectif est une analyse du cas d’un patient et du traitement proposé. Son objectif principal est d’éliminer les traitements inutiles, inefficaces ou dupliqués. Un examen prospectif est utilisée lors des renvois de routine et des renvois urgents, mais pas pour les admissions aux urgences. L’examen peut avoir lieu avant ou après l’admission dans un établissement, mais toujours avant le début du traitement. Dans certains cas, les ordres d’un médecin peuvent être annulés, ce qui peut causer du ressentiment au sein du personnel médical et chez les patients.
Les examens prospectifs peuvent également être connus sous le nom de pré-certification, certification de pré-admission, certification d’admission, examen préalable à l’autorisation ou examen préalable à la procédure.
Examen simultané
Un examen simultané se produit pendant le traitement et commence généralement dans les 24 à 72 heures après l’admission à l’hôpital. Les principaux objectifs de l’examen sont de suivre l’utilisation des ressources et la progression du patient, et de réduire les refus de couverture une fois le traitement terminé. L’examen comprend les éléments suivants :
- Coordination des soins : synchroniser la prestation des soins de santé d’un patient lorsqu’ils proviennent de plusieurs prestataires ou spécialistes.
- Planification du congé : déterminer quels besoins ou jalons doivent être atteints pour qu’un patient quitte l’hôpital.
- Transition des soins : lorsqu’un patient passe d’un niveau de soins à un autre (par exemple, de l’unité de soins intensifs aux soins standard).
Au cours d’un examen simultané, un service ou un traitement déjà en cours peut être arrêté, ou les personnes réalisant l’examen peuvent chercher des alternatives aux soins continus à l’hôpital ou essayer de commencer la procédure de planification de la sortie plus tôt que le médecin ne le souhaiterait. Ces actions peuvent causer des conflits entre l’assureur, le médecin traitant et le patient.
Un examen simultané peut également être appelé examen continu du séjour ou examen d’admission.
Examen prospectif
Un examen rétrospectif est généralement effectué une fois le traitement terminé. Son objectif est d’évaluer la pertinence, l’efficacité et le calendrier des traitements, ainsi que le cadre dans lequel ils ont été administrés.
L’objectif d’un examen rétrospectif est de voir quels traitements fonctionnent le mieux, afin que ceux-ci puissent être prescrits à des patients similaires à l’avenir. Il permet aux personnes réalisant ces examens d’identifier les problèmes et les solutions, et de renvoyer ces données aux soignants. Vous pouvez également utiliser ces données dans le cadre de l’enseignement et lors des négociations de contrats entre les assureurs et les hôpitaux.
Si des traitements éprouvés ne sont pas utilisés, et qu’une demande de remboursement est rejetée, la charge financière incombe à l’aidant. Le processus vise également à s’assurer que les remboursements sont exacts, ou si une demande doit être rejetée. L’examen peut également être refait si un refus est contesté ou pour répondre à des griefs.
Un examen rétrospectif peut également être utilisé à un moment clé du traitement plutôt qu’à la fin, et le résultat peut être que le traitement du patient revient à un point précédent. Ce changement se produit si le patient n’a pas répondu ou si le diagnostic change, ou encore si un autre ensemble de critères d’UM entre en jeu (par exemple, si la couverture d’assurance du patient change).
Pourquoi la gestion de l’utilisation est importante
La gestion de l’utilisation a commencé dans les années 1970, mais s’est répandue dans les années 1980, alors que les coûts des soins de santé ont commencé à augmenter plus considérablement qu’ils ne l’avaient fait au cours des dernières décennies. Les assureurs et les employeurs cherchaient des moyens de contrôler les coûts, et l’un des objectifs clés de l’UM est de réduire les coûts.
La gestion de l’utilisation examine l’efficacité des traitements pour chaque patient, à la fois pendant qu’ils surviennent et après leur fin. Cette analyse contribue aux deuxième et troisième objectifs de l’UM, qui sont l’amélioration des soins aux patients et l’amélioration de la santé globale de la population.
L’examen des traitements contribue également à l’objectif final de la gestion de l’utilisation, qui est de réduire les refus. En utilisant les données recueillies dans le cadre d’un examen rétrospectif, vous pouvez évaluer l’efficacité des traitements. Lorsque les soignants prescrivent ces traitements, les assureurs sont plus susceptibles de les approuver.
Voici d’autres raisons pour lesquelles la gestion de l’utilisation est importante pour les patients, les prestataires de soins de santé et les compagnies d’assurance :
- Aux États-Unis, l’assurance maladie est principalement assurée par les employeurs. L’augmentation des coûts de la santé a un impact sur la rentabilité et la compétitivité des entreprises qui fournissent ces avantages. Le secteur privé paie les soins de santé de la plupart des personnes de moins de 65 ans (employeurs ou particuliers) ; les traitements efficaces aident les personnes malades ou blessées à retrouver leur productivité, et à économiser de l’argent.
- Les entreprises qui s’auto-assurent assument le risque financier des coûts de santé de leurs employés et des personnes à charge. La gestion de l’utilisation peut aider à éviter que les problèmes de santé d’une personne n’affectent négativement les ressources disponibles pour d’autres personnes.
- Les coûts associés à l’exécution d’un programme de gestion de l’utilisation sont faibles par rapport aux économies qu’il peut réaliser.
- L’efficacité des traitements nouveaux et expérimentaux est évaluée et rendue plus disponible s’ils sont meilleurs ou moins chers que les traitements existants.
- Les traitements inutiles ou nuisibles peuvent être découverts et arrêtés.
- L’âge moyen de la population augmente, tout comme la demande de traitement efficace.
Le discours d’ascenseur pour la gestion de l’utilisation pourrait être quelque chose comme ceci : « s’assurer que les patients reçoivent des soins efficaces au moment approprié, pour la durée appropriée, fournis à un coût raisonnable ».
Avantages de la gestion de l’utilisation
Un programme de gestion de l’utilisation bien géré présente des avantages pour toutes les parties concernées : les patients, les prestataires de soins de santé et les assureurs. Les avantages de chacun sont les suivants :
- Patients : bénéficiez de coûts réduits, des traitements plus efficaces et de moins de refus de remboursement.
- Prestataires de soins de santé : bénéficiez de moins de refus de remboursements, des coûts réduits, des traitements plus efficaces, de meilleures données et un meilleur déploiement des ressources.
- Assureurs : bénéficiez des coûts réduits, de meilleures données et de l’évaluation de l’efficacité des nouveaux traitements et protocoles.
Comment la gestion de l’utilisation peut réduire les refus de remboursement
Dans le cadre de la gestion de l’utilisation, le traitement est évalué et approuvé de façon proactive (lors de l’examen prospectif) ou en cours (pendant l’examen simultané), ce qui crée moins de raisons de refuser les demandes de remboursement.
Par exemple, une fois qu’un médecin de soins primaires a informé un patient que son diagnostic exige une intervention chirurgicale (ainsi que le renvoi vers un chirurgien), un patient communique avec l’assurance de son employeur. L’assureur communique avec le chirurgien pour discuter des options suivantes :
- En discutant de la chirurgie en milieu hospitalier par rapport à la chirurgie ambulatoire, ils constatent que les procédures à l’hôpital entraînent moins de complications, alors ils optent pour cette solution.
- Ils déterminent que les tests pré-chirurgicaux peuvent être effectués en ambulatoire.
- En fonction de leurs conclusions, ils fixent le temps de récupération postopératoire prévu et la date de sortie programmée.
Avoir ces conversations à l’avance signifie que le traitement est moins susceptible d’être refusé.
Comment la gestion de l’utilisation peut améliorer les soins
Dans un modèle de soins de santé payants, les patients recevront un traitement inutile et inefficace. Pendant le processus rétrospectif de gestion de l’utilisation, examinez les résultats des traitements et comparez-les à d’autres traitements. Ensuite, évaluez les données recueillies au cours de ce processus et appliquez les résultats aux futurs patients dans des situations similaires.
Voici un autre exemple de la façon dont la gestion de l’utilisation améliore les soins : un hôpital admet un patient atteint d’une crise cardiaque après qu’il a été stabilisé aux urgences. L’hôpital communique avec l’assurance du patient et discute des options de traitement et de la durée optimale du séjour. L’assureur vérifie régulièrement les rapports d’avancement. Le médecin dit que le plan de traitement initial n’obtient pas les résultats attendus, de sorte qu’ils changent pour un traitement différent qui s’est montré prometteur chez des patients similaires.
Étant donné que la compagnie d’assurance et le médecin ont travaillé ensemble pour évaluer les progrès, ils ont pu trouver un traitement qui pourrait donner de meilleurs résultats.
Comment la gestion de l’utilisation peut aider à contenir les coûts
Au fur et à mesure que les médecins essaient de nouveaux traitements, chacun d’entre eux est évalué en termes d’efficacité par rapport aux options existantes. Les traitements qui donnent des résultats seront couverts à l’avenir ; ceux qui ne le sont pas ne seront pas couverts. Les coûts associés à l’exécution d’un programme de gestion de l’utilisation sont faibles par rapport aux économies qu’il peut réaliser.
De plus, les mesures suivantes prises par les assureurs peuvent également contribuer à la réduction des coûts :
- Incitations pour les médecins à prescrire des traitements moins coûteux
- Formation et commentaires des médecins sur les normes et pratiques efficaces en matière de soins
- Contrôle pour gérer le renvoi des patients loin des services coûteux et des spécialistes
- Enseignement des patients
- Conception d’avantages pour récompenser les patients et les prestataires de soins de santé qui optent pour des traitements moins coûteux
- Contrats avec des fournisseurs qui ont fait leurs preuves en matière de maîtrise des coûts
Les médecins pensent que la gestion de l’utilisation doit reconnaître que le médecin traitant est le rôle clé dans le système de santé. Cependant, les assureurs estiment qu’ils devraient avoir le dernier mot en tant que payeurs. Le contrôle des médecins est un terme qui décrit le processus d’un assureur ayant un rôle majeur dans le choix du moment où les patients pourraient être dirigés vers des spécialistes ou recevoir des traitements. Dans leur article de 2002 intitulé « Utilization Management: Issues, Effects, and Future Prospects », Thomas M. Wickizer et Daniel Lessler ont écrit : « Les médecins ont été des critiques franches de la gestion de l’utilisation parce qu’elle a limité leur autonomie clinique et a contribué à une charge administrative intolérable ».
Défis de la gestion de l’utilisation
Comme tout processus, la gestion de l’utilisation n’est pas parfaite. Il existe des problèmes qui peuvent créer de la résistance et de la colère chez les patients et les professionnels de la santé, notamment :
- Les coûts peuvent tomber sur les patients si les examens post-traitement entraînent un refus de prestations.
- Les patients peuvent avoir à supporter des coûts s’ils ne respectent pas les directives de traitement de l’assureur.
- Les patients peuvent intenter un procès lorsque la couverture est refusée, ou si un traitement expérimental n’est pas autorisé.
- Les médecins n’ont pas toujours les directives de nécessité médicale de l’assureur comme première considération lors de la prestation des soins.
- Les examens simultanés et prospectifs peuvent renverser les souhaits des médecins de soins primaires.
- Le nombre d’examens augmente, tout comme les refus de couverture.
- Les étapes de processus requises par les assureurs peuvent être perçues comme des formalités administratives ou inutiles par les travailleurs de la santé.
- Les médecins peuvent ne pas bien recevoir les résultats des examens rétrospectifs.
- Même avec l’UM en place, le coût des soins est toujours élevé, de sorte qu’il peut être considéré comme inefficace.
- Il y a non-réponse ou non-paiement d’un assureur (parfois appelé déni de fait).
- Certains tests peuvent réduire l’incertitude quant au diagnostic du patient, mais ne pas ajouter d’informations qui aident à déterminer si un traitement est efficace ou non. Les médecins peuvent considérer ces tests comme importants, mais les assureurs n’ont peut-être pas le même point de vue.
- Le nombre d’assureurs et la couverture disponible peuvent faire fluctuer les coûts.
- Il peut y avoir une différence entre la meilleure pratique et le traitement le plus rentable, ce qui peut créer un conflit entre les médecins et les compagnies d’assurance.
- Le processus peut être lourd pour le personnel médical, ce qui peut les priver de temps à consacrer aux patients.
- Les critères d’examen sont souvent cachés aux médecins et aux patients, de sorte qu’ils ne savent peut-être pas pourquoi la couverture est refusée.
- L’UM pourrait ne pas avoir un effet aussi important qu’on le pensait. Dans le même article de 2002, Wickizer et Lessler ont constaté que « les examens de l’UM ont généré des résultats mixtes, certaines études montrant des réductions d’utilisation et de coûts et d’autres montrant peu d’effet ».
La réduction des refus de couverture est l’un des objectifs clés de la gestion de l’utilisation, mais ils ne seront pas complètement effacés. Il existe une multitude de raisons pour lesquelles les assureurs refusent la couverture, notamment :
- Les exclusions de contrats, y compris les services qui ne sont pas couverts ou les services effectués dans des établissements qui ne sont pas dans le réseau d’un assureur.
- Traitements prescrits qui ne sont pas prouvés ou expérimentaux. (Cependant, les traitements sont constamment en cours d’évaluation, de sorte que quelque chose nié aujourd’hui peut être couvert demain.)
- Absence de nécessité médicale d’un traitement.
- Des erreurs techniques dans la documentation, telles que des informations manquantes ou incomplètes.
Flux de processus de gestion de l’utilisation
Le processus de l’UM est complexe. Les exigences varient en fonction du lieu, des partenaires et de l’objectif de l’organisation médicale. Il est impossible de cartographier un flux de processus qui s’appliquera généralement, mais vous pouvez commencer par suivre les étapes de l’examen prospectif, simultané et rétrospectif.
Étapes dans la gestion de l’utilisation
Dans cette section, vous apprendrez les étapes de base des examens prospectifs, simultanés et rétrospectifs. Toutes les étapes ne s’appliquent pas forcément à tous les patients (par exemple, une admission aux urgences pour une crise cardiaque n’aura probablement pas d’étapes d’examen prospectif), et vous devrez peut-être répéter certaines de ces étapes si vous faites appel d’un traitement refusé.
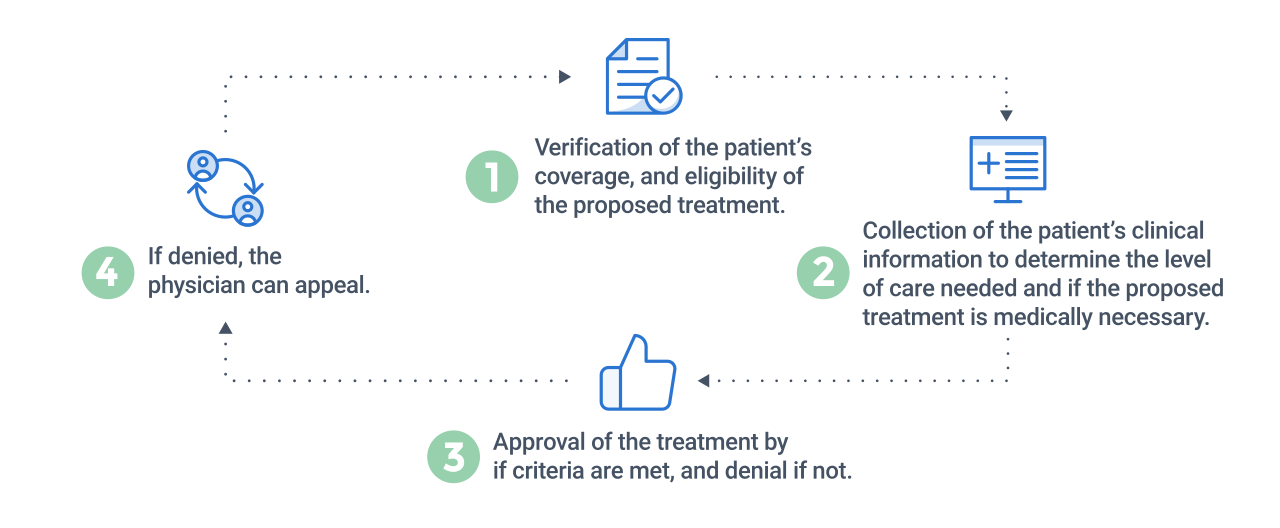
Examen prospectif
- Vérifiez la couverture du patient et l’éligibilité du traitement proposé.
- Collectez les informations cliniques du patient pour déterminer le niveau de soins requis et si le traitement proposé est médicalement nécessaire.
- Approuvez le traitement si les critères sont remplis ; refusez-le si ce n’est pas le cas.
- En cas de refus, le médecin peut faire appel.
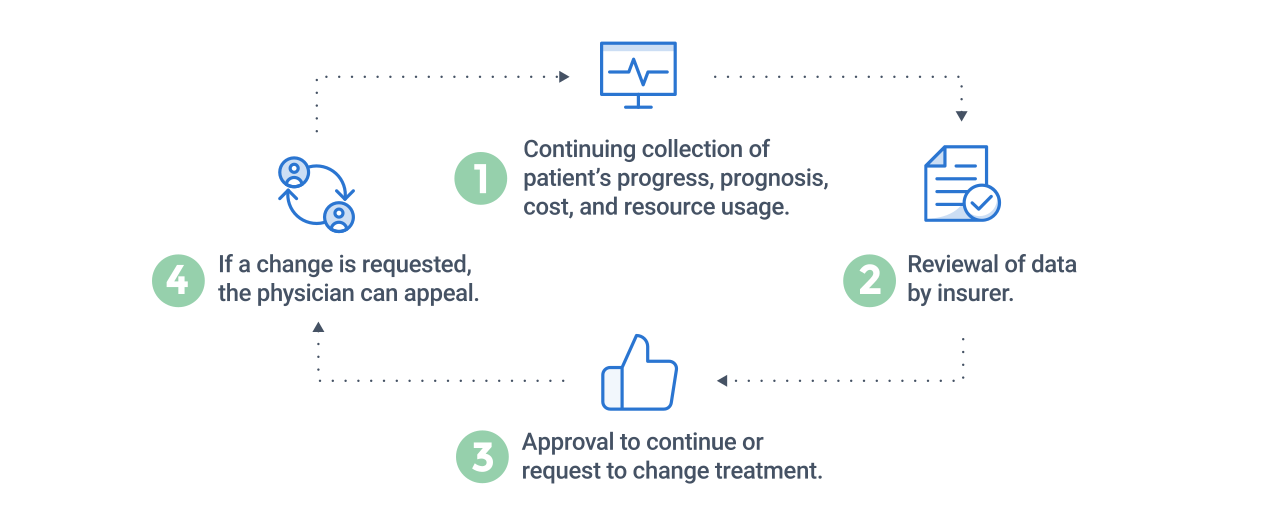
Examen simultané
- Continuez à recueillir la progression du patient, le pronostic, le coût et l’utilisation des ressources.
- L’assureur examine les données.
- Approuvez la poursuite ou demandez à changer de traitement.
- Si un changement est demandé, le médecin peut faire appel.
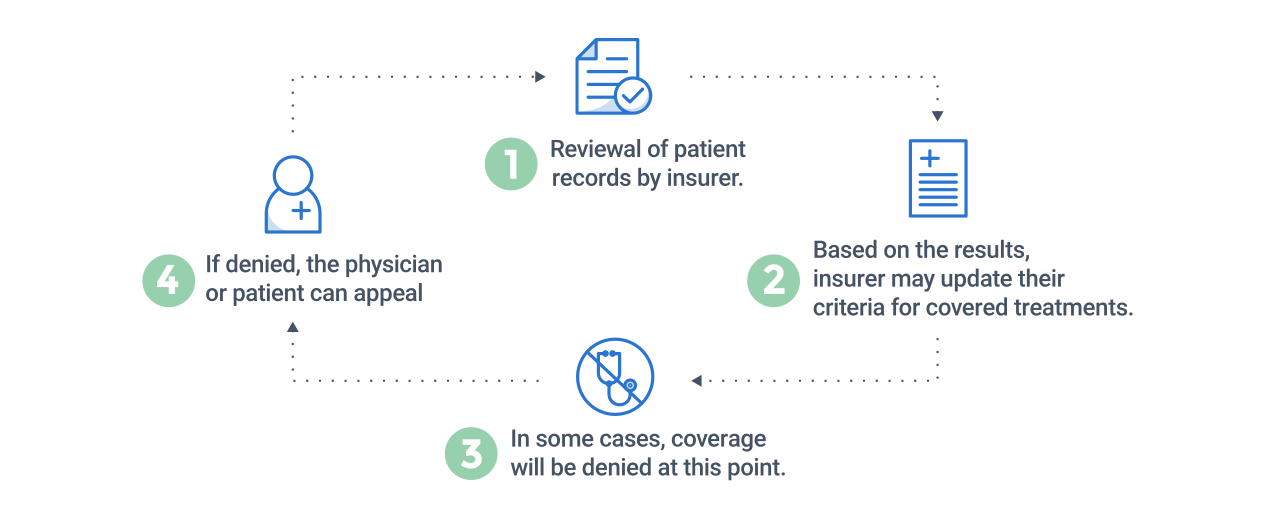
Examen reprospectif
- L’assureur examine les dossiers d’un patient.
- En fonction des résultats, l’assureur peut mettre à jour ses critères pour les traitements couverts.
- Dans certains cas, la couverture sera refusée à ce stade.
- En cas de refus, le médecin peut faire appel.
Mise en œuvre d’un programme de gestion de l’utilisation
La mise en œuvre d’un programme UM prend beaucoup de temps et d’efforts pour un fournisseur de soins de santé. Vous pouvez développer un programme en interne, mais de nombreuses ressources et aides sont disponibles auprès de fournisseurs tels que l’URAC et le National Committee for Quality Assurance (NCQA), ainsi que des modèles utiles et des cadres bien connus, comme les critères McKesson InterQual ou MCG.
Les questions suivantes aideront à guider la mise en œuvre d’un programme UM afin de s’assurer qu’il répond aux objectifs et fonctionne correctement :
- Comment le programme de gestion de l’utilisation limitera-t-il l’utilisation inutile et les coûts ?
- Quelles sont les conséquences potentielles (positives et négatives) de l’adhésion de parties extérieures au processus décisionnel en matière de soins aux patients ?
- Les processus actuels tiendront-ils les organisations de gestion de l’utilisation et les acheteurs responsables de leurs actions, ou exigez-vous de nouvelles formes de supervision ?
- Quelles sont les responsabilités des prestataires de soins de santé et des patients ?
- Quelles sont les responsabilités et l’autorité des gestionnaires de cas et des responsables des soins au sein du comité de l’UM ?
- Comment allez-vous informer les patients et le personnel de la valeur de l’UM ?
Les programmes UM devront répondre à toutes les directives et exigences applicables en matière d’assurance des États et du gouvernement fédéral (par exemple, California Regional Healthcare Cost & Quality Atlas, ERISA, Medicare Access et CHIP Reauthorization Act, HIPAA), ainsi que les exigences en matière de régime de santé et de payeur, y compris les tiers payants (comme le Inpatient Prospective Payment System). Vous devrez peut-être également prendre en compte les directives des sociétés médicales spécialisées.
Tout hôpital qui reçoit un remboursement des Centers for Medicare and Medicaid Services (CMS) est tenu de mettre en œuvre un plan qui prévoit l’examen des services fournis par l’hôpital et son personnel médical.
Un programme de gestion de l’utilisation peut être exécuté sur une base d’essai, mais parce qu’il peut nécessiter des modifications des processus, des méthodes de tenue de dossiers et de la création de nouveaux rôles, il peut ne pas être logique de le faire.
Une UM doit également être complète. En plus des soins primaires, de la pharmacie, des soins avancés, des services d’urgence, de la santé comportementale, de la psychiatrie, de la toxicomanie, et de la chirurgie, vous devrez inclure toute autre spécialité pertinente. Exécutez la gestion de l’utilisation au quotidien, sur tous les cas, et documentez toutes les étapes clés afin de fournir les meilleures données.
La documentation aura besoin d’informations de base comme les signes vitaux, les diagnostics et le plan de traitement proposé. Cependant, des données plus approfondies sont nécessaires, comme toutes les alternatives de soins de niveau inférieur (comme les soins ambulatoires) qui ont été suggérées et pourquoi elles n’étaient pas appropriées.
Composantes et techniques de l’UM
La gestion de l’utilisation est un processus complexe qui comporte de nombreuses parties mobiles. Gardez à l’esprit ce qui suit :
- Assurez le respect de la vie privée et la confidentialité des informations médicales des patients.
- Les processus internes d’amélioration de la qualité et les audits nécessiteront des informations cliniques, de sorte que vous devrez configurer le partage des données.
- Les décisions en matière de traitement devront être examinées et communiquées en temps opportun, afin de déléguer les tâches et de créer une matrice de responsabilité que vous pouvez gérer.
- Justifiez la nécessité médicale des admissions, des séjours prolongés et des services professionnels.
- Créez un processus de commentaires pour évaluer l’efficacité des critères cliniques ainsi que la satisfaction à l’égard du processus.
- Lorsqu’un assureur refuse un traitement, le fait d’avoir un comité d’examen pour traiter et collaborer avec les patients accélérera les réponses (c’est-à-dire qu’il faut faire appel ou accepter et trouver un autre traitement).
- Lorsque des décisions sont portées en appel, un programme doit être en place qui permettra de recueillir des données pour soutenir l’appel.
- La CIM-10 est une liste de codes utilisés pour classer les symptômes et les maladies ; étant utilisée à l’échelle internationale, son utilisation dans le cadre de l’UM aidera à la communication.
- Intégrez le système de paiements incitatifs au mérite (MIPS) et les modèles de paiement alternatifs (APM) à votre programme.
- Travaillez de façon proactive pour vous assurer que la documentation clinique soutient les traitements proposés.
- Les processus doivent être fondés sur des données probantes, de sorte qu’ils auront besoin d’outils de collecte et de vérification de données.
- Préparez-vous aux audits externes.
- Assurez-vous que les payeurs et les assureurs partagent les données en temps opportun.
- Intégrez des outils pour identifier les patients à risque élevé et leur impact sur le processus.
- L’enseignement est essentiel pour une gestion efficace de l’utilisation, alors mettez en place des programmes pour les patients et le personnel.
- Incluez les demandes administratives d’examen des cas cliniques.
- Les soins en équipe fonctionnent bien avec l’UM. Les médecins de soins primaires doivent diriger des équipes qui travaillent à leur plus haut niveau, communiquer avec les patients avant, pendant et après les visites au bureau en personne, disposer de systèmes en place pour identifier les lacunes en matière de soins, les besoins en prévention et les parcours cliniques, travailler à soutenir l’amélioration des processus et rechercher les tendances au niveau du système.
Gestion des cas à coût élevé
Les cas à coût élevé, ceux dans lesquels un petit nombre de patients ou de bénéficiaires génèrent une grande partie des frais médicaux couverts, peuvent causer des maux de tête aux assureurs. On estime qu’1 à 7 % des patients peut représenter 30 à 60 % des coûts. Les gestionnaires de cas de gestion de l’utilisation se concentrent principalement sur la réduction des coûts par rapport à d’autres objectifs clés.
Bien que les mêmes étapes soient utilisées comme d’autres cas (évaluer les besoins et les circonstances, puis planifier, organiser et coordonner le traitement), ces cas feront l’objet d’un examen plus approfondi dans le but de trouver des options de traitement moins chères. Souvent, cette étape se déroule sans le consentement du patient. Cependant, il n’y a généralement pas de pénalité si un patient n’est pas disposé à s’y conformer.
Les assureurs peuvent choisir de couvrir les options de traitement qu’ils ne couvrent pas normalement s’ils coûtent moins cher que les traitements qu’ils contractent normalement.
La gestion des cas à coût élevé peut également être appelée gestion des cas catastrophiques, gestion des cas importants, gestion des cas médicaux ou gestion des avantages individuels.
Les produits pharmaceutiques dans la gestion de l’utilisation
Il existe certains aspects de la gestion de l’utilisation qui sont spécifiques à la prescription de médicaments et au suivi de leurs effets. Par exemple, de nombreux médicaments nécessitent une autorisation préalable avant de pouvoir être distribués. Cette étape d’autorisation permet à l’assureur de vérifier s’il existe des options génériques ou moins coûteuses, et réduit également les risques de dépendance et d’abus. Les limites de quantité empêchent également le gaspillage et réduisent le risque d’abus et de dépendance. Les patients peuvent également demander des exceptions et des médicaments, mais ceux-ci doivent être approuvés par l’assureur avant d’être couverts. Les assureurs peuvent également suivre l’adhésion des patients à un plan de traitement en suivant les taux de renouvellement.
Gestion de l’utilisation par rapport à l’examen de l’utilisation
Les deux termes sont parfois utilisés comme synonymes. L’examen de l’utilisation (EU) est un processus dans lequel les dossiers des patients sont examinés pour vérifier l’exactitude et l’achèvement du traitement, une fois le traitement terminé. L’EU, une activité distincte, peut faire partie de l’UM (en particulier lors de l’examen rétrospectif), et peut apporter des modifications au processus de l’UM.
Gestion de l’utilisation par rapport à la gestion des cas
Les professionnels ne peuvent pas toujours s’entendre sur la définition de la gestion des cas, mais selon le Corpus de connaissances en gestion des cas, c’est « ...un processus professionnel et collaboratif qui évalue, planifie, met en œuvre, coordonne, surveille et évalue les options et services requis pour répondre aux besoins de santé d’une personne ».
La gestion des cas favorise la santé des patients, la qualité des services et les résultats rentables.
Normes de l’URAC pour la gestion de l’utilisation
L’URAC, qui désignait à l’origine la Utilization Review Accreditation Commission (Commission d’accréditation d’évaluation de l’utilisation), mais n’a maintenant plus aucune signification officielle, est un organisme à but non lucratif qui gère des programmes d’accréditation pour de nombreux domaines de la santé ; ils fournissent également des programmes d’enseignement. L’un de leurs domaines d’accréditation est la gestion de l’utilisation.
L’URAC travaille avec les programmes de l’UM pour les aider à s’améliorer et à répondre aux normes de l’URAC afin de devenir et de rester accrédités. Vous pouvez télécharger une liste de haut niveau des normes de l’URAC depuis leur site Web. Parmi les parties importantes de ces normes figurent la structure recommandée d’une organisation impliquée dans l’UM, les qualifications requises pour les rôles clés, la gestion des informations et la manière de rester en conformité avec la réglementation.
Normes de gestion de l’utilisation de la NCQA
Le NCQA (National Committee for Quality Assurance - Comité national pour l’assurance qualité) est un organisme à but non lucratif qui gère également des programmes de certification et d’accréditation liés aux soins de santé, y compris la gestion de l’utilisation. Leurs offres de l’UMcomprennent un cadre sur lequel créer un programme qui s’aligne sur les exigences de l’État.
Vous pouvez en savoir plus sur les avantages et le processus d’accréditation sur leur site Web.
Modèle de plan de gestion de l’utilisation
Étant donné que l’UM est un ensemble de processus et de procédures impliqués et entrelacés, un modèle simple ne serait pas utile. Cependant, le site de Medicare and Medicaid Conditions of Participation Tenent Healthcare contient des modèles complets qui vous donneront une idée de la quantité de travail requise pour mettre en place un programme de l’UM.
Personnes et entités impliquées dans la gestion de l’utilisation
Outre les infirmières, les médecins, les hôpitaux (des cliniques des petites villes aux établissements bien connus comme la Clinique Mayo), leur personnel (y compris les chefs de programme, les directeurs médicaux et les coordonnateurs des références), les compagnies d’assurance privées (par exemple, Aetna et Allstate), il existe un certain nombre d’autres entités qui sont importantes pour l’UM.
- Medicare : un programme d’assurance géré par le gouvernement pour les personnes de 65 ans et plus.
- Medicaid : un programme d’assurance géré par le gouvernement pour les personnes à faible revenu.
- Organisation de prestataires privilégiés (PPO) : un exemple de gestion des soins. Ce sont des compagnies d’assurance maladie qui passent des contrats avec des prestataires de soins de santé pour des tarifs réduits. Blue Cross/Blue Shield est l’exemple le plus connu d’un PPO.
- Health Maintenance Organization (HMO) : un autre type de soins gérés qui fournit à la fois une assurance et des soins de santé, ou travaille avec des entités étroitement affiliées pour les soins de santé. Kaiser Permanente est un HMO bien connu. Les HMO sont parfois appelés systèmes de livraison intégrés, et ils ont conduit à la croissance de l’UM dans les années 1980. Les HMO ont généralement une qualité supérieure et des coûts inférieurs à ceux des PPO.
- URAC : une organisation qui accrédite les programmes de gestion de l’utilisation et assure également de l’enseignement.
- National Association of Insurance Commissioners (NAIC) : une entité qui établit des normes et définit des réglementations pour le secteur de l’assurance, y compris la mise en œuvre de la messagerie unifiée.
- American Hospital Association (AHA) : une association professionnelle qui est l’un des moteurs de l’UM, et qui sert de centre d’échange pour les données nationales de santé de ses membres.
- Iowa Hospital Association (IHA) : une version régionale de l’AHA.
- American Physical Therapy Association (APTA) : une entité qui fournit des informations et des conseils sur l’UM à ses membres.
- National Academy of Medicine (NAM) : anciennement connu sous le nom d’IOM (Institut of Medicine), le NAM est affilié à l’Académie nationale des sciences. L’organisation fournit des informations et des conseils en matière de santé et de politique de santé. Il a dirigé un comité consultatif appelé Comité sur la gestion de l’utilisation par des tiers, ce qui a contribué à améliorer l’efficacité de la GU.
- Prestataires d’audit de recouvrement : ces personnes examinent les demandes de Medicare et de Medicaid afin de trouver et de corriger les erreurs, les remboursements inappropriés, le codage incorrect des services, les services non couverts et les services en double. Ils sont en partie remboursés en fonction des paiements inappropriés qu’ils identifient.
- Centers for Medicare and Medicaid Services (CMS) : ene agence fédérale impliquée dans l’administration de ces programmes, ainsi que CHIP (Children’s Health Insurance Program), le marché fédéral de l’assurance maladie, et le programme HIPAA (Health Insurance Portability and Accountability Act). Le CMS fournit des données sur la qualité et les coûts des soins de santé au public.
- Organismes d’évaluation par les pairs (PRO) : groupes de médecins locaux mandatés par le Tax Equity and Fiscal Responsibility Act de 1982 qui examinent la qualité et le coût des services afin de s’assurer qu’ils répondent aux exigences de Medicare en matière de qualité et de coût.
- Independent Practice Association (IPA) : une association de médecins indépendants qui signe des contrats avec des organismes de prestation de soins pour fournir des services à des organismes de soins gérés comme les HMO et les PPO.
- Managed Care Resources : une organisation appartenant à des infirmières qui travaille avec des organismes de soins gérés.
- Envolve Healthcare : une entreprise privée qui fournit des services aux compagnies d’assurance et aux prestataires de services médicaux pour les aider à gérer leurs programmes de l’UM
- Examinateurs de l’UM : les personnes qui aident à résoudre les conflits qui surviennent lorsque des décisions de cas sont contestées ou remises en question.
- Infirmières de gestion de l’utilisation : infirmières qui travaillent pour des assureurs ou des hôpitaux, et qui sont impliquées dans le choix du type de traitement que les patients reçoivent.
- Spécialistes de l’amélioration de la documentation clinique (CDI) : les personnes qui examinent les documents utilisés pour communiquer avec les assureurs afin de rechercher des signaux d’alarme ou des opportunités d’amélioration.
- Médecins-conseils : personnes qui examinent les cas pour lesquels le traitement proposé n’est peut-être pas approuvé, et font des recommandations pour améliorer les chances d’approbation. Ils sont parfois chargés d’exécuter l’ensemble du programme de l’UM.
- Organismes d’examen indépendant (OEI) : organisations qui peuvent être chargées d’examiner les demandes rejetées et de soutenir ou d’annuler les refus.
Considérations futures dans la gestion de l’utilisation
D’une certaine manière, l’UM se tourne déjà vers l’avenir. Au cours des examens rétrospectifs, le processus examine l’efficacité des traitements nouveaux et expérimentaux. S’il est avéré qu’ils sont plus efficaces ou moins chers que les autres établis, ils seront placés en position privilégiée. Les tendances qui peuvent affecter la gestion de l’utilisation sont les suivantes :
- Au fur et à mesure que les coûts continuent d’augmenter, l’UM peut se concentrer davantage sur la maîtrise des coûts et l’évaluation de la valeur des traitements que d’autres objectifs. Cette loi pourrait avoir des impacts négatifs sur les patients et les médecins.
- Les progrès technologiques, non seulement dans les dispositifs médicaux et les produits pharmaceutiques, mais aussi dans les dossiers médicaux électroniques, exigeront que le processus de l’UM s’adapte continuellement, non seulement en termes d’examen des données, mais aussi pour déterminer ce qui est examiné.
- La façon dont les services médicaux sont fournis au fur et à mesure que la population vieillit peut entraîner des changements dans l’UM.
- Les changements apportés aux relations organisationnelles et aux méthodes commerciales dans les hôpitaux/cliniques et les fournisseurs d’assurance peuvent imposer des changements dans les procédures de l’UM.
- L’IA et le Big Data peuvent supprimer la nécessité d’une contribution humaine dans de nombreux cas.
Améliorez les efforts en gestion de l’utilisation avec Smartsheet
Un élément clé de la gestion de l’utilisation est la collecte de données et leur examen afin d’améliorer les processus et les soins aux patients à l’avenir. C’est pourquoi il est essentiel de disposer d’un outil qui peut servir de référentiel central et suivre le processus d’examen à toutes les étapes du traitement.
La gestion des ressources par Smartsheet est un puissant logiciel de gestion des ressources conçu pour des équipes plus solides et des projets plus réussis. Avec Resource Management by Smartsheet, vous pouvez constituer plus facilement la meilleure équipe pour un projet et veiller au respect du calendrier et du budget, tout en anticipant en toute confiance les besoins de l’entreprise.
Tirez parti des capacités de planification et de gestion des ressources au niveau du portefeuille pour trouver et programmer les bonnes ressources, voir l’avancement du travail, prévoir les besoins d’embauche à venir et obtenir une vue d’ensemble complète de toutes les parties mobiles d’un projet afin de voir qui est disponible et d’apporter des modifications au fur et à mesure que le projet avance.
Si vous cherchez un moyen puissant et efficace de gérer vos ressources, consultez La gestion des ressources de Smartsheet en action.